Пациенты, страдающие заболеваниями сердечно-сосудистой системы, часто слышат от кардиологов, что им необходимо изменить свои привычки - в основном, в еде. Давно известно, что «плохой холестерин» (ЛПНП) является основной причиной образования бляшек в сосудах. Он кальцинируется с годами и может привести к обструкции. Как пациенты должны действовать, чтобы остановить прогрессирующий атеросклероз? Оказывается, его можно не только остановить, но и отменить, и это действительно возможно.
Проведя анализы крови, мы уточнили холестерин. Однако, чтобы это было не так просто, существует два типа холестерина: ЛПВП. «хороший» холестерин и ЛПНП - «плохой» холестерин. Высокий уровень ЛПНП значительно увеличивает риск атеросклероза. Основная задача ЛПНП - транспортировать холестерин к тканям, а задача ЛПВП, наоборот, - очищать ткани от холестерина и транспортировать его в печень. Атеросклеротическая бляшка образуется именно из окисленных ЛПНП, отложившихся на внутренних стенках сосуда. Что это значит для пациента? Что просвет его сосудов медленно закрывается, с возрастом атеросклеротическая бляшка превращается в твердую кальцинированную структуру, которая может даже навсегда заблокировать сосуд. Такие изменения могут привести к сердечному приступу или инсульту. Однако многие пациенты, соблюдающие рекомендации врачей, могут значительно улучшить свое состояние.
Во время конгресса кардиологов в Риме новые рекомендации были подробно обсуждены. И в них появилась очень важная информация о вторичной профилактике. А именно, уровень ЛПНП не должен превышать 70 мг%, - говорит проф. Стефан Граек, координатор IX Осенних встреч кардиологов в Познани.
Как признает профессор Граек, достижение такого уровня - большая проблема не только для пациента, но и для кардиолога. Рекомендации здесь действительно очень строгие. Оказывается, польские пациенты знают, что это уровень, за которым они должны следить, но это так, что теория не идет рука об руку с практикой. Согласно исследованиям, всего 3-5 процентов. Польские пациенты достигают уровня ЛПНП ниже 70 мг%. Если бы пациенты и их врачи этого уровня очень осторожно относились к сердечным приступам и процедурам ангиопластики, это уменьшилось бы.
Как говорят кардиологи, 80 процентов. пациенты принимают статины, и лечение неэффективно, в основном из-за недостижения целевых значений (70 мг%). Более того, не все пациенты соблюдают строгие рекомендации: не курить, жирную пищу, кофе, насыщенные жирные кислоты (масло, сало), жирный картофель фри и чипсы. Рацион должен быть легкоусвояемым и богат овощами и фруктами. Кроме того, важны упражнения. Все это в сочетании с правильно подобранными дозами статинов может привести к достижению ЛПНП 70 мг%.
- Мы не хотим терроризировать пациентов ограничительными рекомендациями и набивать их таблетками. Мы настаиваем на этих 70 мг%, потому что ниже этого порога мы имеем доказанную ремиссию - ретракцию атеросклеротической бляшки в сердце, ремиссию атеросклероза. Это важное терапевтическое достижение, потому что мы не только останавливаем прогрессирование заболевания, но и обращаем его вспять. Это подтверждается рядом исследований, например, исследованием SATURN 2011, исследованием ASTEROID 2006, и первым исследованием, которое показало, что существует возможность ремиссии атеросклероза вообще, является исследование REVERSAL 2004 года. Эти исследования были основаны на интракоронарном УЗИ, т.е. для анализа объема и морфологии атеросклеротической бляшки - поясняет проф. Grajek.
Профессор Граек уверяет, что у врачей есть целый ряд лекарств и доз, которые могут снизить уровень ЛПНП у пациентов. Что, если самые высокие дозы лекарств неэффективны, и пациент продолжает их употреблять, повреждая печень и теряя деньги? Оказывается, у фармакотерапии есть готовое решение.
- Если даже максимальные дозы статинов не помогают, можно добавить другое разрешенное лекарство под названием эзетимиб. Его основная задача - усилить действие статинов. Идея состоит в том, чтобы направить пациента так, чтобы этот уровень ЛПНП 70 мг% был достигнут с минимальными побочными осложнениями от статинов, - добавляет проф. Grajek.
Сложность этой проблемы требует активного сотрудничества со стороны пациентов. К сожалению, что проф. Граек называет выученной беспомощностью. Пациенты не заинтересованы в лечении, не заинтересованы в целевых показателях холестерина ЛПНП и поэтому не хотят проходить клинический и лабораторный контроль. Это одна из основных причин увеличения смертности после успешных процедур реваскуляризации. Не все из нас хотят помнить, что имплантация стента не устраняет болезнь - стент спасает жизнь, но не подавляет атеросклероз, поэтому после процедуры необходимо соответствующее фармакологическое лечение.
Статья написана по случаю IX Осеннего собрания кардиологов в Познани.
Рекомендуемая статья:
Атеросклероз: симптомы, последствия, профилактика и лечение артериосклероза Польское кардиологическое общество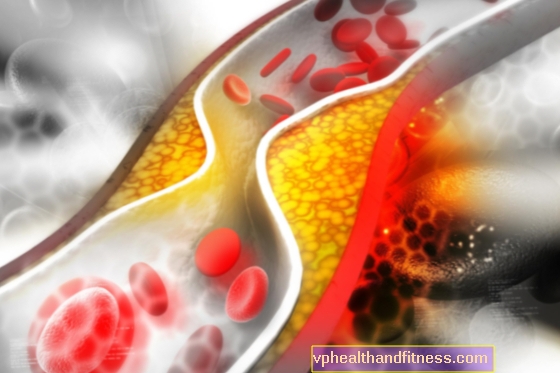






---przyczyny-objawy-i-leczenie.jpg)